卵巣から取り出した卵子と精子を体外で受精させて得られた良好胚を、妊娠しやすい時期に子宮内に戻す不妊治療の方法です。以下のような流れで行います。
1.卵胞期管理
採卵周期は、自然周期で行う場合と、調節卵巣刺激周期で行う場合があります。 調整卵巣刺激法には、以下のような種類があります。
低刺激周期法
クロミフェン(+hMG/rFSH)周期、レトロゾール周期
中・高刺激周期法
Long法、Short法、Antagonist法など
あさひレディスクリニックでは主に身体への負担が少ない低刺激周期法を採用しております。 月経周期に合わせて経腟超音波検査で卵胞の発育をチェックします。卵胞が十分に発育したら、卵子の成熟を促すお薬を投与し、採卵日を決定します。
2.採卵
経腟超音波で確認しながら大きく成長した卵胞を穿刺し、卵子を採取します。
従来の採卵針に比べあさひレディスクリニックで採用している採卵針は細いため、採卵中・採卵後の痛みは、従来に比べ軽減されるようになりました。痛みや出血が軽度なため、無麻酔下で採卵を行うことができます。
採卵室

採卵室と培養室を繋ぐパスボックス採卵にて得られた卵胞液は、このパスボックスにて受け渡しされます。
卵胞液は体温と同じ最適な温度下にて管理されるため、卵子にダメージを与えません。
3.卵子の成熟度確認
排卵(卵子の成熟)を促すお薬を用いて排卵直前に採卵することで、成熟卵が採取できるようにしますが、卵子の成熟を促すお薬を用いてもすべての卵子が必ず成熟するとは限りません。成熟度は3段階に分けられ、 GV期、MⅠ期、MⅡ期と呼ばれています。体外受精で成熟卵と呼ばれる卵子は、MⅡ期の卵子です。
卵子の成熟度を調べることにより、精子を受け入れる準備ができているか、受精する準備が整っているか、を知ることができます。MⅡ期卵子(成熟卵)は、精子を受け入れ受精する準備が整っている段階です。
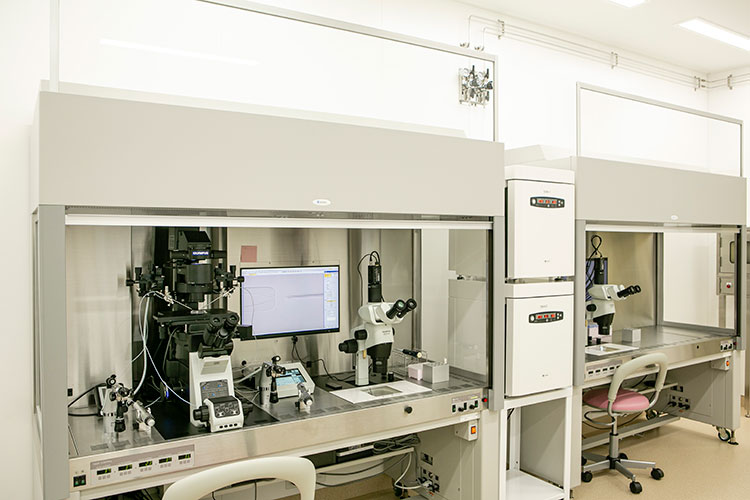
培養室内クリーンベンチには3台の顕微鏡が搭載されています。

卵の操作は実体顕微鏡で行います。
4.精子
採精のお願い
あさひレディスクリニックでは採精室をご用意しています。採卵日当日に奥様と一緒に来院し、院内の採精室にて精液を採取していただけます。
また、ご自宅で採精していただき、お持ちいただくことも可能です。 体外受精に使用する精液の提出時間は8:30-10:00まででお願いしております。 秋葉原駅近く(改札から徒歩1分)の便利な立地にあるあさひレディスクリニックでは、ご多用の患者さまにとっても通院しやすいクリニックとなっています。
採精室
精液の処理
採取していただいた精液はそのまま体外受精に使用するわけではなく、運動性良好な精子のみへと処理していきます。 精液中には、さまざまな状態の精子が含まれています。運動している精子、ぴくぴくしているが前進していない精子、動いていない精子、白血球なども含まれています。それらを、運動している精子だけにしていく処理を行います。あさひレディスクリニックでは、密度勾配遠心分離法に加え、swim up法を行っています。
密度勾配遠心分離法によって運動性良好な精子が集められ、その精子を培養液中で静置することで、運動性が最も良好な精子だけに選別することができます。

SMAS(精子運動解析装置)
コンピューターが自動的に精子運動量を計測・計算します。 短時間で、正確に精子の状態 を数値化できます。
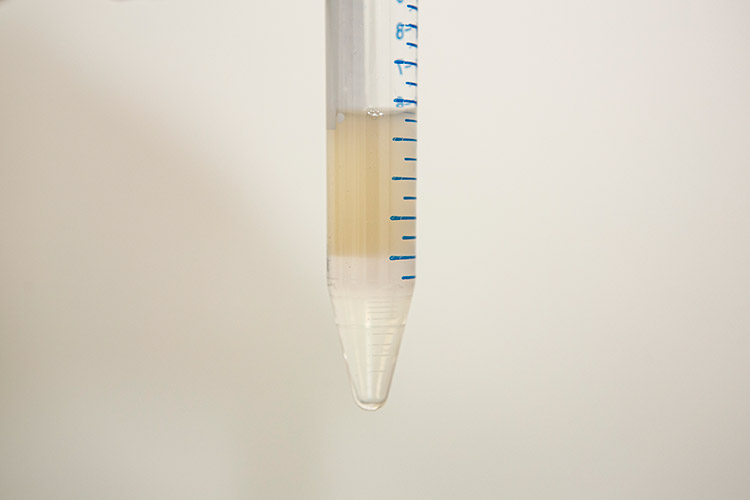
密度勾配液に精液を積み遠心分離をします。
(遠心分離前)
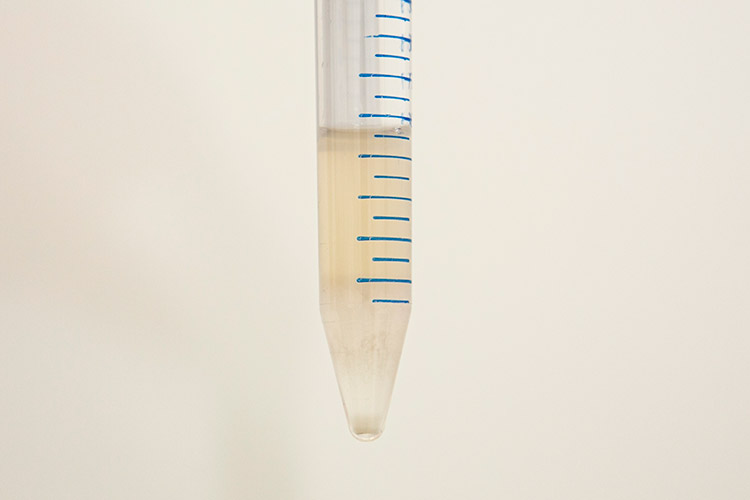
下に運動性良好な精子が集まってきます。
(遠心分離後)
5.受精
受精方法には『体外受精』と『顕微授精』があります。
体外受精(Conventional IVF:Conv-IVF)
採卵術にて体外に取り出した卵子に、運動性が最も良好な精子をふりかけ一定時間静置します。精子が卵子に侵入し受精するのを待ちます。体外受精(ふりかけ法)は精子と卵子の双方の力によるもので受精が起こります。
受精に至らない未受精、精子が複数入ってしまう多精子受精になってしまうこともあります。
顕微授精(Intracytoplasmic Sperm Injection :ICSI)


顕微授精を行うための『倒立顕微鏡』
採卵術にて体外に取り出した卵子に、倒立顕微鏡を用いて形態良好で運動性の良い精子を1つ選別し、注入する方法です。正式名称は卵細胞質内精子注入法で、Intracytoplasmic Sperm Injectionの頭文字を取り『ICSI』『イクシー』と呼ばれています。
ICSIでは、卵子に精子を注入する際に用いる針が2種類あり、Conventional-ICSIとPIEZO-ICSIという二つの方法があります。
どちらの方法でも、卵子・精子をよく観察しながら優しく丁寧に、また、短時間で行うことも大切です。繊細な作業になるため集中力を要しますが、新しい命の誕生に向けて、培養士が心を込めて行います。
Conventional-ICSI
針の先端が尖っている針を用います。 卵子に針を押し当てることにより透明帯を貫通させ、さらに卵細胞に針を進ませ、陰圧をかけて吸引します。卵細胞膜が破膜したら精子を注入します。昔からある一般的な方法です。
PIEZO-ICSI
針の先端が平らな針を用います。微細なパルスを起こすPIEZO装置も使用します。
針と卵子が触れている透明帯部分に微細な振動(ピエゾ)を加え、卵子が変形しないように透明帯に穴を開けます。穴が開いたら卵細胞質まで針を進ませ、微細な振動(ピエゾ)を加え、破膜したら精子を注入します。
あさひレディスクリニックではPIEZO-ICSIを採用しており、全ての症例でPIEZO-ICSIが可能です。症例により、Conventional-ICSIを採用することもできますので、お気軽にご相談ください。
IMSI

従来の顕微授精を行う際に用いられる倍率は200倍ですが、IMSIでは、より高倍率なレンズを用い、約1000倍で精子を観察します。拡大して観察することにより、より形態的に良好な精子を選別し、顕微授精を行うことができます。
IMSIは、Intracytoplasmic Morphologically Selected Sperm Injectionの頭文字を取っていて、イムジーと呼ばれています。
IMSIを行うことのメリットは、『通常の倍率で精子を選別し顕微授精するよりも受精卵の発育がよくなる』と言われています。これは、受精卵の発育には精子が重要な役割を担っている証でもあると言えます。
※IMSIは保険適応となった不妊治療の中でも先進医療の扱いになっております
紡錘体観察ICSI(Spindle Localization ICSI)

卵子内には、細胞分裂に必要な細胞内の構造物である紡錘体が存在しています。あさひレディスクリニックでは紡錘体を確認できる装置を使用して、紡錘体が傷つかないよう顕微授精を行います。
通常の顕微授精では、卵子を立体的に観察する光学顕微鏡観察法(ホフマン変調コントラスト、レリーフコントラスト観察)を用いています。これとは異なる偏光顕微鏡と呼ばれる顕微鏡下で卵子を観察すると、卵子の紡錘体を観察することができます。紡錘体は、細胞分裂をする際に、それぞれの細胞に染色体を均一に分裂・移動する役割を果たしている構造体です。
顕微授精をする際に、紡錘体の位置を正確に観察することで紡錘体を傷つけずに精子を卵子内に注入することができ、これにより異常受精の割合が低下することが報告されています。また、紡錘体が可視化できるか否かで卵子内に精子を注入するタイミングを測ることもできます。
あさひレディスクリニックでは、全ての症例に紡錘体可視化システムを用い、卵子にとって安心・安全な顕微授精をモットーに顕微授精を行っています。
6.胚培養
あさひレディスクリニックでは、全ての症例でタイムラプスインキュベーターを用い、培養しています。タイムラプスインキュベーターは、胚が入っているディッシュの環境を一定に保ちながら胚を観察することができます。また、培養中はいつでも観察することができます。
過去の胚の画像を撮りためているため、胚の分割の変化を経時的にみることもできます。
※タイムラプスインキュベーターは保険適応となった不妊治療の中でも先進医療の扱いになっております。
7.胚移植
良好な胚を子宮内に戻します。 採卵周期に胚を移植する新鮮胚移植と、一旦胚を凍結して別の周期で融解して移植する凍結融解胚移植があります。
また、移植する胚の培養日数により、培養2-3日目の分割胚を移植する『新鮮分割胚移植』『凍結分割胚移植』、培養5-6日目の胚盤胞を移植する『新鮮胚盤胞移植』『凍結胚盤胞移植』があります。
いずれの方法でも、多胎妊娠を避けるため、当院では単一胚移植を推奨しています。
胚を子宮に移植する方法には、経腟超音波下にて子宮を観察しながら移植する方法と針を使用して移植する方法があります。
経腟的に移植する方法
通常はこちらの方法で行います。痛みもなく、5-10分程度でスムーズに終わります。 移植される胚は、移植カテーテルという細い管に詰めます。胚を詰めた細い管を、経腟超音波下で腟から子宮内に挿入させ、子宮内膜がふかふかで着床に最適な部分に優しく置いてきます。
移植するときに供覧する子宮の超音波画像では、胚は移りません。胚は直径120-200μm(0.12-0.2mm)と小さすぎるためです。超音波では液体は黒く、空気は白く映るため、培養液中の胚をカテーテルで吸う前後にごく少量の空気を挟み、超音波下で白く光る空気を目印にします。
その目印(胚を挟んだ空気)が子宮内膜の最適な部分に移植されるように超音波下で観察しながら移植していきます。
針を使用して移植する方法
カテーテルが子宮に入りにくい方がこの方法になります。 腟から子宮に向かって特殊な針を刺し、子宮内膜がふかふかで着床に最適な部分に優しく置いてきます。胚をカテーテルに詰める作業は、経腟的に移植する方法と変わりません。
8.妊娠判定
体外受精の妊娠判定は、胚移植後およそ7日後(胚盤胞移植の場合には)または10日後(初期胚移植の場合には)に、採血にて行います。